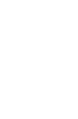引言
异常子宫出血(abnormal uterine bleeding,AUB)是青春期女性就诊于妇科最常见的症状,甚至从月经初潮起即以月经过多(heavy menstrual bleeding, HMB)和(或)经期延长等症状影响患者的身心健康,甚至造成终生的影响。然而针对青春期这一特定群体AUB的研究相对较少,在中国更缺乏相关的指南和共识。本共识旨在引导相关学科医师更好地认识青春期AUB及相关疾病,更好地管理此类患者,进而提高其生命质量,并促进其生殖健康。
01、青春期AUB的概述及分类
青春期及青春期AUB的定义
世界卫生组织定义青春期为 10~19 岁
青春期 AUB是指青春期女性在非妊娠状态下发生与正常月经相比,周期频率、规律性、经期出血量、经期长度任何一项不符合的、源自子宫腔的异常出血
青春期AUB的分类-按病因分类,以AUB-O最为常见
青春期异常子宫出血(AUB)的病因分类
AUB:异常子宫出血;HPO:下丘脑‑垂体‑卵巢
青春期AUB以排卵功能障碍所致AUB(AUB‑O)最为常见
AUB‑O 中约 95%是由HPO轴不成熟所致
因合并先天性凝血因子缺乏等因素导致的凝血相关疾病所致AUB(AUB‑C)也较常见
子宫结构性病变所致的 AUB,在青春期患者中仅占0.3%~1.3%
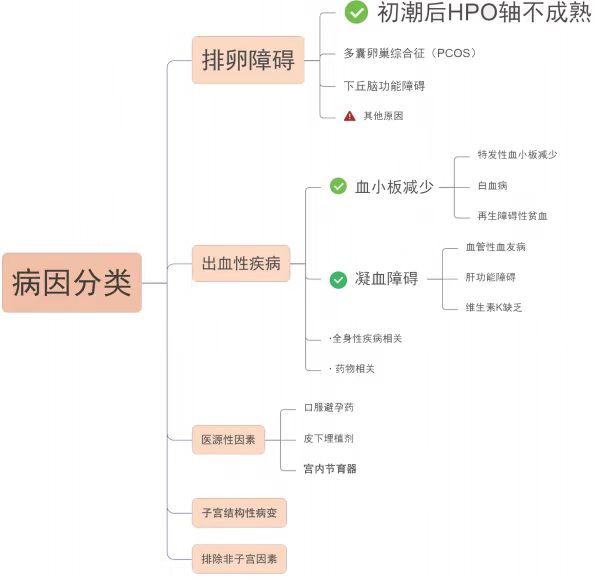
青春期HMB 患者中 ,遗传性BD所致的AUB‑C占比为21%~46%
出血性疾病(bleeding disorders,BD)是因先天性或遗传性及获得性因素导致血管、血小板、凝血、抗凝血及纤维蛋白溶解等止血机制缺陷或异常而引起的一组以自发性或轻度损伤后过度出血为特征的疾病。以月经缺乏自限性的HMB 或经期延长为主要表现
青春期HMB 患者中 ,遗传性BD所致的AUB‑C占比为21%~46%
其中,凝血障碍和血小板异常占比分别为35.9%和11.5%,无排卵性出血占43.2%
青春期AUB的分类-按异常出血模式分类
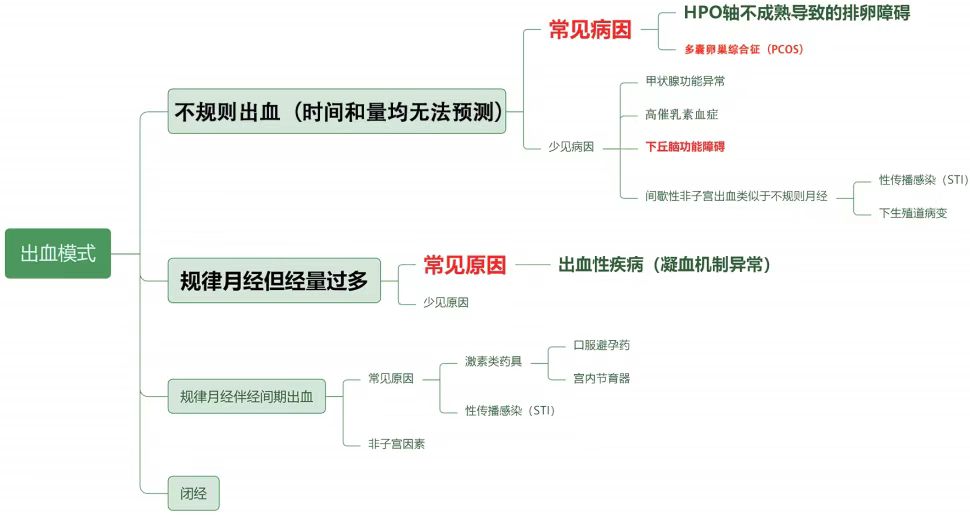
根据出血有无规律性、出血时间、出血量等将AUB分为以下几种模式:无月经(即闭经)、不规则出血(时间和量均无法预测)、HMB、经间期出血、经期延长及突破性出血
青春期AUB根据出血模式的病因分类
02、青春期AUB的评估及诊断
出血紧急情况及严重程度评估-出血急慢性评估
慢性AUB

急性AUB

出血紧急情况及严重程度评估-出血严重程度评估
HMB的评估:有如下情况之一提示有HMB

HMB:月经过多
月经失血图(PBAC)评估
出血严重程度的分度也是评估出血严重程度的手段之一
出血严重程度的分度:根据经期时长、经量及血红蛋白(hemoglobin,Hb)水平将出血严重程度分为轻度、中度及重度
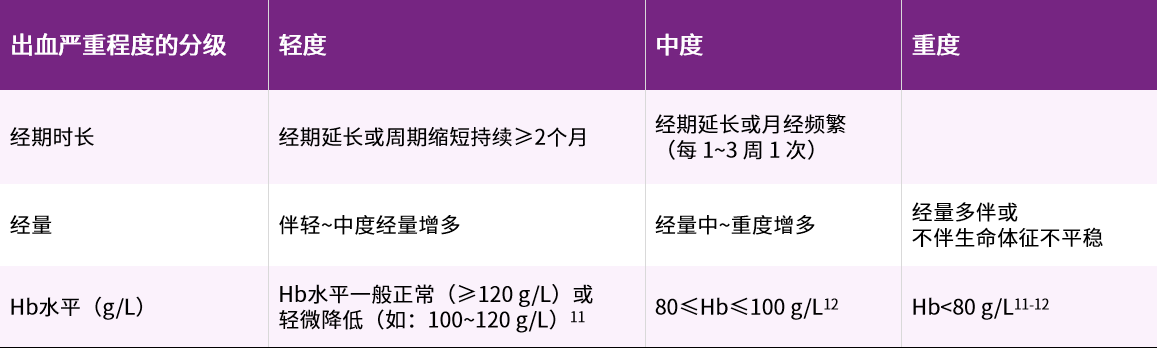
Hb:血红蛋白
青春期AUB诊断及鉴别诊断
本共识推荐
通过详细的病史询问、体格检查及初步的辅助检查,初步判断出血模式、出血的严重程度及区分急性或慢性出血,对出血原因作出初步诊断,并与相关疾病进行鉴别诊断
对可疑 BD或肿瘤者进一步检查以明确病因。同时给予相应的止血治疗、改善贫血治疗等
病史
生长发育情况、月经初潮时间、月经规律性、经期时间、有无 HMB 及其他部位自发性出血点和淤斑有无性生活以及其他内分泌疾病等
同时对HMB 患者重点询问家族中有无BD病史
体格检查
全身检查:生命体征、皮肤黏膜颜色等 BD表现;身高、体重,乳房情况,注意有无高雄激素表现;评估甲状腺有无局部肿大
妇科检查:评估外阴发育、阴毛分布情况。有性生活者可行阴道检查以明确出血部位及器质性病变。无性生活者通过肛门指诊了解是否存在发育异常或盆腔肿物等
实验室检查
推荐常规筛查血常规
推荐对于HMB 患者进行凝血功能初筛,如:APTT、PT、TT及血浆纤维蛋白原测定,对凝血功能初筛异常的患者推荐进一步行BD相关检测
酌情行生殖激素甲状腺功能、肾上腺功能、肝肾功能及血清铁蛋白检测等
辅助检查
经腹超声或经直肠超声(若有性生活可选择经阴道超声)观察盆腔有无器质性病变,以及子宫、卵巢发育情况
03、青春期AUB的管理
青春期AUB的管理包括出血期的处理、纠正贫血、长期管理及随访和监测
管理目标
包括紧急止血、维持血流动力学稳定;纠正急性或慢性贫血;恢复正常月经周期;预防复发;预防远期并发症,包括失血性贫血及贫血相关并发症、排卵障碍相关的不孕症、子宫内膜增生甚至癌变、糖脂代谢异常、低雌激素相关的骨量减少或骨质疏松症等
01 出血期的处理

02 纠正贫血

03 长期管理

04 随访和监测

轻度AUB 止血的药物治疗,可根据Hb水平进行
Hb 水平正常的患者,因出血不太影响正常生活,推荐根据患者和监护人的意愿及避孕需求确定个体化方案:
短期观察
对症止血
中药治疗
Hb为 100~120 g/L 的患者,可采用单纯孕激素的“子宫内膜脱落法”,如:
地屈孕酮10~20 mg/d
微粒化黄体酮胶囊200~300 mg/d
炔诺酮 5 mg/d
醋酸甲羟孕酮 8~10 mg/d(均为使用 10~14 d)
复方口服避孕药(COC)治疗
COC是中~重度AUB急性出血期治疗的一线药物
推荐使用含炔雌醇 30~35 μg的药物
以1片每8小时(q8h)~每12小时(q12h)起始,血止3~7 d后减量为1片q12h,无出血的情况下,3~7d后减至1片每天1次(qd)维持,服药至少21d或至 Hb水平正常后停药
注意事项
使用推荐剂量的COC 超过24h 患者出血无明显减少,应排除 BD、感染或子宫结构性病变
COC 治疗可因恶心等不良反应降低患者的依从性,必要时可在每次服用 COC前使用止吐剂
COC不会降低成人身高,应耐心向患者及家长说明上述情况
COC:口服避孕药;BD:出血性疾病
孕激素、雌激素等药物也可作为中~重度AUB出血期的治疗选择
共识强调
在使用推荐剂量的高效孕激素超过 24 h,患者出血无明显减少,应除外 BD、感染或子宫结构性病变
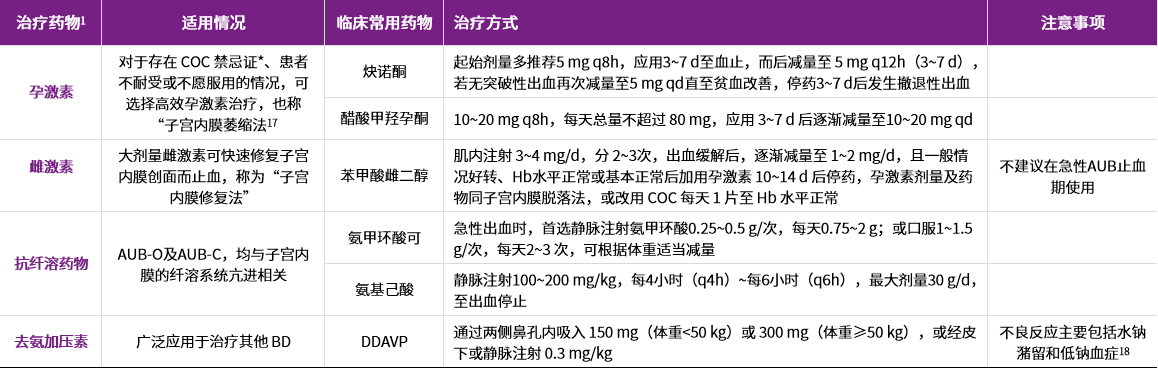
药物治疗失败的AUB患者仍需进行手术治疗及子宫内膜病理评估
共识强调
本共识强烈推荐:青春期AUB首选药物治疗,但对于足量、规范用药治疗失败的难治性 AUB 患者,仍需考虑手术治疗或子宫内膜病理评估

需要快速止血的严重出血患者,在等待药物治疗起效期间,排除子宫明显器质性疾病后,可采用宫腔内 Foley 球囊置入术进行宫腔压迫止血
具体方法为向宫腔内Foley球囊推注生理盐水至有明显阻力或患者轻感腹痛后停止
通常可留置球囊 12~48 h。出血停止后,可于次日抽出生理盐水1~2 ml缩小球囊

对于疑有子宫内膜病变的青春期 AUB 患者,可在麻醉下行宫腔镜检查和分段诊刮术获得子宫内膜进行病理诊断,但应注意对于BD患者,过度刮宫会加剧出血,若B超发现有子宫内血块或蜕膜管型,推荐采用吸宫术去除子宫内膜
针对疑有子宫结构性病变所致出血患者,应适时采用宫腔镜下定位活检术、息肉去除术、子宫黏膜下肌瘤去除术
纠正贫血时,需根据缺铁程度采用口服或静脉补充铁剂并监测相关指标
补充铁剂
根据缺铁程度采用口服或静脉补充铁剂,口服含元素铁60~150mg的铁剂(如:硫酸亚铁含元素铁 60 mg、多糖铁复合物含元素铁 150 mg),每天1~2 次
应补铁至贫血情况缓解,并再补充 3 个月的铁储备,可通过监测血清铁和铁蛋白等指标进行评估19
祛铁治疗
再生障碍性贫血或其他经常接受输血治疗的患者,可能发生铁负荷过多,需祛铁治疗
对于长期管理,首先需要在急性期止血后维持用药以调整月经周期
共识推荐

在出血控制后,继续用药管理月经至少3~6个月

主要采用接近生理剂量的孕激素,其中首选天然孕激素或地屈孕酮
①后半周期用药:通常在月经的第 15天开始用药,总计 10~14 d,推荐日剂量同单纯孕激素的子宫内膜脱落法,地屈孕酮在10~20mg的日剂量下,不抑制 HPO 轴的成熟及发育
②全周期疗法:如果后半周期用药方案规律用药的情况下,出血量持续偏多者,可改用全周期疗法(自月经第 5 天起连续服用 20~22 d),推荐日剂量:地屈孕酮10~30mg,炔诺酮5 mg,醋酸甲羟孕酮4~10 mg

合并有高雄激素症状以及有避孕需求的患者,首选含炔雌醇 20~30 μg 的低剂量短效口服避孕药,每天1片的常规剂量即可

如果孕激素治疗后无撤退性出血,应考虑内源性雌激素水平不足,可用雌孕激素治疗
地屈孕酮可有效改善患者月经周期规律性
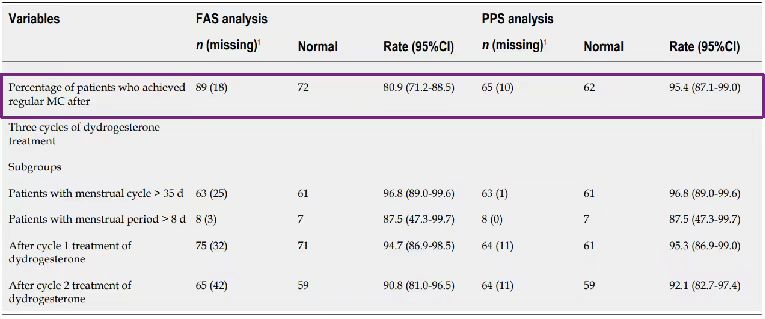
一项研究纳入114例16岁及以上月经周期不规则(月经周期<21天或>35天至少3个月),且被诊断为异常子宫出血-排卵障碍的患者。口服地屈孕酮10mg每天两次用于调整月经周期,服用时间为月经周期第16-25天,连续治疗至少3个周期。主要目的是观察经过三个周期的地屈孕酮治疗后月经周期恢复正常(定义为 21 天< MC ≤ 35 天)的患者百分比
接受地屈孕酮治疗3个月之后,患者月经周期规律性得到明显改善
对于FAS患者,89例患者中有72例 (80.9%)在三个周期的地屈孕酮治疗结束时达到正常 MC。对于PPS患者,65例患者中有62例(95.4%)在三个周期的地屈孕酮治疗结束时达到正常月经周期
地屈孕酮治疗后月经周期规律的患者百分比
地屈孕酮对HPO轴无抑制作用,不会干扰青春期女性HPO轴的自我完善
无论是在FAS分析中还是在PPS分析中,患者FSH、LH、E2在治疗前后没有统计学差异。提示地屈孕酮不抑制HPO轴
三个治疗周期后的性激素、脂质、胰岛素和血糖水平以及治疗期间的基础体温变化
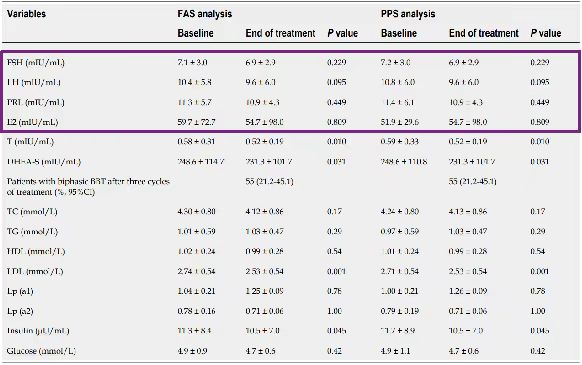
HPO:下丘脑‑垂体‑卵巢;PRL:催乳素、E2:雌二醇、LDL:低密度脂蛋白、BBT:基础体温、FSH:卵泡刺激素、LH:促黄体生成素、
T:睾酮、DHEA-S:硫酸脱氢表雄酮、CI:置信区间
长期管理方面,还应注意减少月经量并进行原发病的治疗及患者宣教
减少月经量
COC:使子宫内膜萎缩,减少月经量
LNG‑IUS:对于免疫性疾病*不能坚持服用 COC22 的患者,推荐放置LNG‑IUS治疗
促性腺激素释放激素类似物:可诱导暂时性闭经
米非司酮:可诱导闭经,使用6个月安全性良好
原发病的治疗
对于合并BD、自身免疫性疾病等的患者,应同时治疗原发病
患者宣教
应通过宣教引导患者及家属认识疾病的可能进程,了解用药的必要性和注意事项,最大程度配合治疗和长期管理,才能取得理想的疗效
随访和监测的意义在于后续治疗方案的调整及并发症的预防
共识强调
能否停药取决于导致出血的病因是否已去除,遗传性 BD 的患者需要长期用药直至妊娠、分娩或绝经,而AUB‑O患者需定期评估其HPO 轴的功能状态。凡长期用药的患者,建议每年至少 1 次全面的体检,包括肝肾功能、血脂血糖代谢、子宫和乳腺超声检查等,以便及时发现异常并及时诊治
轻度 AUB‑O 患者
采用观察和安慰、激素或补铁作为初始治疗的患者,应在 3~6 个月时随访,评估月经模式的改善情况和(或)是否需要长期激素治疗
中度AUB‑O患者
初次出血后约1个月和3个月时复诊
出血未改善,需调整激素治疗方案
口服药物依从性不佳需换用其他激素治疗方案
血止后每 3~6个月随访 1次,月经模式稳定且确定了治疗方案之后,每年随访1次
重度 AUB‑O 患者
无需住院的患者应每月随访 1 次,直至月经周期和激素治疗稳定且Hb>100 g/L
长期监测和随访
一旦停用激素治疗,如果超过3个月无月经(排除妊娠),应重新进行内分泌评估,并使用孕激素诱发撤退性出血
长期随访可预防AUB‑O的潜在后遗症
总结
AUB是青春期女性就诊于妇科最常见的症状,且以AUB-O最为常见
对青春期 AUB 患者的评估,首先需要进行出血急慢性评估、其次需要进行出血严重程度评估;通过详细的病史询问、体格检查等可以进行疾病的初步诊断及鉴别诊断
青春期AUB的管理包括出血期的处理、纠正贫血、长期管理及随访和监测
在长期管理方面,地屈孕酮可有效改善患者月经周期规律性、有效调节异常子宫出血且地屈孕酮对HPO轴无抑制作用,是青春期女性AUB的有效治疗药物选择之一
来源:医鸽