
胎盘滞留作为产后常见的严重并发症,一直是困扰产科医生的难题。近日,发表在《American Journal of Obstetrics and Gynecology MFM》上的一项Meta分析揭示了一个重要结论:广泛应用于胎盘滞留治疗的硝酸甘油,在临床效果上并未展现出显著优势。这一发现为产科临床实践提供了关键的循证医学证据,也为重新审视胎盘滞留的治疗策略敲响了警钟。
胎盘滞留的治疗困境
胎盘滞留是指胎儿娩出后30分钟,胎盘仍未自然排出的情况。这种并发症可由子宫收缩乏力、胎盘粘连等多种因素引发,多产、早产、有子宫手术史或通过试管婴儿技术妊娠的女性尤其容易面临这一问题。若处理不当,胎盘滞留可能引发产后出血、感染和子宫内膜炎等严重后果,对产妇的生命健康构成重大威胁。
长期以来,硝酸甘油因其能够松弛平滑肌的特性,被寄予厚望用于胎盘滞留的治疗。理论上,它可以通过放松子宫肌肉,帮助胎盘剥离。然而,此前各项研究结果相互矛盾,使得临床医生在是否使用硝酸甘油的问题上一直难以抉择。
严谨全面的Meta分析
为了明确硝酸甘油在胎盘滞留治疗中的真实效果,意大利罗马大学Alessandro Petrecca团队联合美国、意大利多位专家,对相关研究进行了系统梳理和Meta分析。
研究团队全面检索了MEDLINE、Scopus、Cochrane Library等多个权威数据库,时间跨度从各数据库建立之初直至2024年2月。最终纳入了4项高质量的随机对照试验,涉及1279例妊娠案例。研究采用《Cochrane系统评价干预措施手册》中的标准,对每项研究的偏倚风险进行了严格评估,确保了结果的可靠性。
硝酸甘油并未带来突破
手动剥离率无显著差异
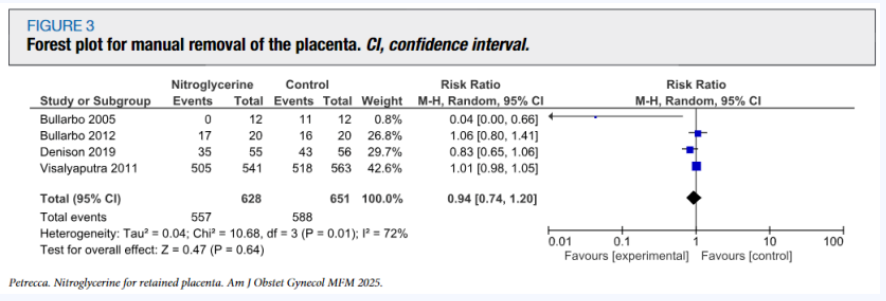
这项汇聚了4项研究的Meta分析显示,使用硝酸甘油的患者与对照组相比,手动剥离胎盘的发生率相似(89%vs90%),相对风险仅为0.94(95%CI:0.74-1.20),这一结果在统计学上不具有显著差异。这意味着,在帮助胎盘自然娩出方面,硝酸甘油并没有展现出优于传统方法的效果。
图源:《AJOG》官网
出血量及其他指标无优势
在产后平均出血量方面,两组数据基本持平。同时,在血红蛋白下降幅度超过15%或30%的发生率,以及宫缩剂使用需求等关键指标上,硝酸甘油组与对照组也没有呈现出有意义的差别。这一系列结果表明,硝酸甘油不仅在促进胎盘娩出方面效果有限,也未能在减少产后出血等重要临床结局上提供帮助。
英国大型研究佐证结论
在纳入的研究中,来自英国的Denison 2019年研究尤为引人关注。该研究在英国29个分娩单位招募了1107名阴道分娩后胎盘滞留的妇女,其中543人使用舌下硝酸甘油喷雾,564人使用安慰剂喷雾。结果显示,硝酸甘油组93%的患者需要手动剥离胎盘,安慰剂组这一比例为92%,相对风险为1.01(95%CI:0.98-1.05),再次印证了硝酸甘油在胎盘滞留治疗中的效果微乎其微。
临床启示:回归传统,谨慎选择
不推荐作为常规治疗
基于这项研究的明确结果,专家们指出,对于阴道分娩后出现胎盘滞留的女性,硝酸甘油不应作为常规治疗手段。盲目使用不仅可能无法解决问题,还可能延误及时治疗,增加潜在风险。
传统方法仍是中流砥柱
研究结果再次凸显了传统治疗方法的重要性。目前,胎盘滞留的常规处理包括控制脐带牵引、使用宫缩剂以及必要时进行手动剥离等。这些经过长期临床实践检验的方法,依然是应对胎盘滞留的主要手段。
理性看待研究局限
尽管这项Meta分析为临床提供了重要参考,但研究人员也指出了其局限性。例如,纳入的试验数量和患者规模相对有限,不同研究在纳入标准和治疗方案上存在差异,且大部分数据来自单一大规模研究。不过,这些局限并未动摇“硝酸甘油治疗胎盘滞留效果不显著”这一核心结论。
专家建议:循证实践,保障安全
对医护人员的建议
产科医生应依据最新的循证医学证据,谨慎使用硝酸甘油治疗胎盘滞留。在临床实践中,应优先考虑已被证实有效的传统治疗方法,并根据患者的具体情况制定个性化方案。同时,需密切关注患者产后出血等并发症的发生,确保产妇安全。
对准妈妈的建议
准妈妈们无需过度担忧胎盘滞留的风险。只要在孕期按照医生建议定期产检,积极配合各项检查和指导,就能有效降低包括胎盘滞留在内的多种产后并发症的发生几率。保持良好的心态和健康的生活方式,也是顺利分娩的重要保障。
未来展望
这项研究为胎盘滞留的治疗指明了方向,但也留下了新的课题。未来,医学界需要进一步探索更安全、有效的药物和治疗方法,以减轻产妇痛苦,降低产后并发症的发生率。同时,开展更多大规模、高质量的临床研究,以完善胎盘滞留的治疗策略,仍是产科领域的重要任务。
胎盘滞留的治疗之路任重道远,而基于证据的医学实践始终是保障产妇健康的基石。硝酸甘油的这场“无功而返”,或许正是推动胎盘滞留治疗迈向新台阶的重要一步。
参考文献:
1.Perlman NC,Carusi DA.Retained placenta after vaginal delivery:risk factors and management.Int J Womens Health 2019;11:527–34.https://doi.org/10.2147/IJWH.S218933
2.Leduc D,Senikas V,Lalonde AB.Clinical Practice Obstetrics Committee.Active management of the third stage of labour:prevention and treatment of postpartum hemorrhage.J Obstet Gynaecol Can 2009;31(10):980–93.https://doi.org/10.1016/S1701-2163(16)34329-8
3.Califano G,Saccone G,Maria Maruotti G,et al.Prenatal identification of invasive placentation using ultrasound in women with placenta previa and prior cesarean delivery.Eur J Obstet Gynecol Reprod Biol 2024;302:97–103.https://doi.org/10.1016/j.ejogrb.2024.08.035
4.Saccone G,Zullo F,Roman A,et al.Risk of spontaneous preterm birth in IVF-conceived twin pregnancies.J Matern Fetal Neonatal Med 2019;32(3):369–76.https://doi.org/10.1080/14767058.2017.1378339
5.Favilli A,Tosto V,Ceccobelli M,et al.Risk factors for non-adherent retained placenta after vaginal delivery:a systematic review.BMC Pregnancy Childbirth 2021;21(1):268.https://doi.org/10.1186/s12884-021-037219
6.Coviello EM,Grantz KL,Huang CC,Kelly TE,Landy HJ.Risk factors for retained placenta.Am J Obstet Gynecol 2015;213(6):864.e1–864.e11.https://doi.org/10.1016/j.ajog.2015.07.039
7.Akol AD,Weeks AD.Retained placenta:will medical treatment ever be possible?Acta Obstet Gynecol Scand 2016;95(5):501–4.https://doi.org/10.1111/aogs.12848
8.Higgins JP,Altman DG,Gøtzsche PC,et al.Cochrane Bias Methods Group;Cochrane Statistical Methods Group.The Cochrane Collaboration’s tool for assessing risk of bias in randomised trials.BMJ 2011;343:d5928.https://doi.org/10.1136/bmj.d5928
9.OBGYN Editors’Integrity Group(OGEIG).Trustworthiness criteria for meta-analyses of randomized controlled studies:OBGYN journal guidelines.Am J Obstet Gynecol MFM 2024;6(12):101481.https://doi.org/10.1016/j.ajogmf.2024.101481
10.Shamseer L,Moher D,Clarke M,et al.Preferred reporting items for systematic review and meta-analysis protocols(PRISMA-P)2015:elaboration and explanation.BMJ 2015;349:g7647
11.Bullarbo M,Tjugum J,Ekerhovd E.Sublingual nitroglycerin for management of retained placenta.Int J Gynecol Obstet 2005;91:228–32
12.Visalyaputra S,Prechapanich J,Suwanvichai S,Yimyam S,Permpolprasert L,Suksopee P.Intravenous nitroglycerin for controlled cord traction in the management of retained placenta.Int J Gynecol Obstet 2011;112:103–6
13.Bullarbo M,Bokström H,Lilja H,et al.Nitroglycerin for management of retained placenta:a multicenter study.Obstet Gynecol Int 2012;2012:1–6
14.Kashanian M,Hasankhani S,Sheikhansari N,Bahasadri S,Homam H.The effects of sequential use of oxytocin and sublingual nitroglycerin in the cases of retained placenta.J Maternal-Fetal and Neonat Med 2016;29:3254–9
15.Denison FC,Carruthers KF,Hudson J,et al.GOT-IT investigator team.Nitroglycerin for treatment of retained placenta:A randomised,placebo-controlled,multicentre,double-blind trial in the UK.PLoS Med 2019;16(12):e1003001.https://doi.org/10.1371/journal.pmed.1003001
16.Tchuinte Lekuikeu LS,Moreland C.Retained placenta and postpartum hemorrhage:a case report and review of literature.Cureus 2022;14(4):e24389.https://doi.org/10.7759/cureus.24389
17.Patrick HS,Mitra A,Rosen T,Ananth CV,Schuster M.Pharmacologic intervention for the management of retained placenta:a systematic review and meta-analysis of randomized trials.Am J Obstet Gynecol 2020;223(3):447.e1–447.e19.https://doi.org/10.1016/j.ajog.2020.06.044
18.Abdel-Aleem H,Abdel-Aleem MA,Shaaban OM.Nitroglycerin for management of retained placenta.Cochrane Database Syst Rev 2015;2015(11):CD007708.https://doi.org/10.1002/14651858.CD007708.pub3
19.Peng AT,Gorman RS,Shulman SM,DeMarchis E,Nyunt K,Blancato LS.Intravenous nitroglycerin for uterine relaxation in the postpartum patient with retained placenta.Anesthesiology 1989;71(1):172–3.https://doi.org/10.1097/00000542-198907000-0003
20.Dufour P,Vinatier D,Puech F.The use of intravenous nitroglycerin for cervico-uterine relaxation:a review of the literature.Arch Gynecol Obstet 1997;261(1):1–7.https://doi.org/10.1007/s004040050189
责编:崔柳