预防性人乳头瘤病毒(HPV)疫苗接种是通过预防HPV感染,进而预防HPV相关病变及肿瘤的一级预防措施。随着HPV疫苗接种全球数据的更新,中华医学会妇科肿瘤学分会、中国优生科学协会阴道镜和宫颈病理学分会等七个学会在上一版《人乳头瘤病毒疫苗临床应用中国专家共识》的基础上,依据循证医学证据及我国国情和临床实际,制定发布了《预防性人乳头瘤病毒疫苗中国临床应用指南(2025版)》。
妇产科网特别邀请北京大学人民医院魏丽惠教授为广大同道深入解读指南中关于HPV疫苗免疫机制、真实世界研究中HPV疫苗的保护效果,以及一般人群和高风险、特殊人群接种HPV疫苗的推荐意见等重点内容。
妇产科网:预防性HPV疫苗是如何发挥其免疫机制的?疫苗上市后,在真实世界研究中的保护效果如何?
魏丽惠教授:
预防性疫苗在接种到人体后,能够激发人体产生抗体。这些抗体主要参与体液免疫反应,而非细胞免疫。通过这些抗体,人体能够对侵入的病毒产生综合性的防御反应。HPV疫苗本身不具有传染性,它是通过基因重组技术,将HPV L1基因嵌入不同的表达系统,如酿酒酵母、杆状病毒-昆虫细胞、大肠杆菌或毕赤酵母等,从而表达出HPV L1结构蛋白,并组装成类似病毒样颗粒。这些颗粒辅以佐剂,能够诱导机体产生特异性抗体。这样的HPV疫苗能够对入侵的HPV病毒产生综合反应,有效防止这些病毒侵入人体宫颈表面的上皮细胞,从而避免引发宫颈癌的发生。下表是我国国家药品监督管理局批准上市的HPV疫苗(截至2025年1月):
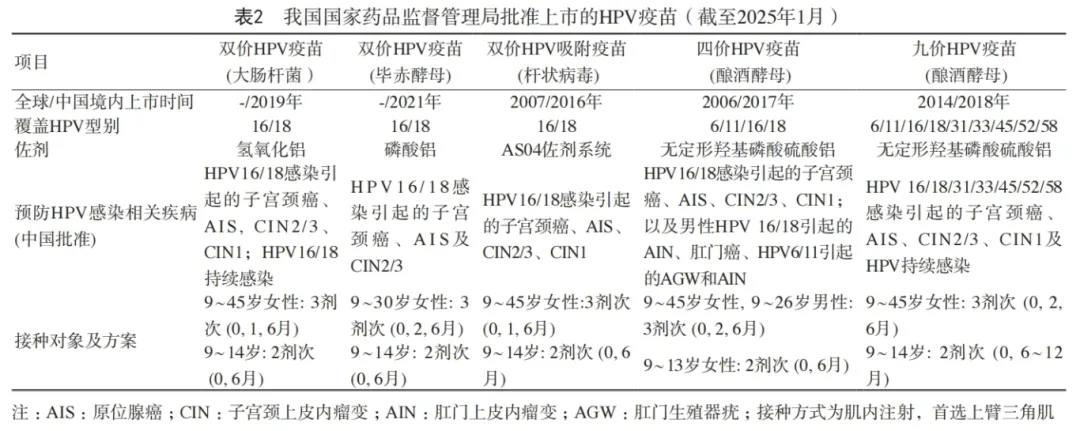
图片来源:《预防性人乳头瘤病毒疫苗中国临床应用指南(2025版)》
2006年,全球首款HPV疫苗在美国获批上市后,我们可以在纳入国家免疫计划的一些发达国家中看到HPV疫苗接种后宫颈癌和宫颈癌前病变的发病率以及HPV感染率都有明显下降:
15-19岁女性接种HPV疫苗5-9年后,CIN2+发病率下降51%,20-24岁女性CIN2+发病率下降31%。苏格兰真实世界研究结果发现,疫苗接种后CIN2+发病率下降了88%,CIN3+发病率下降89%。英格兰等真实世界研究均显示,接种HPV疫苗后CIN2+发病率明显降低。
苏格兰真实世界研究发现,对于12-13岁女性进行双价HPV吸附疫苗接种后11年,预防子宫颈癌的保护效果为100%。瑞典167万10-30岁女性的真实世界研究显示,至少接种1剂四价HPV疫苗,显著降低子宫颈浸润癌发生率达63%,其中17岁前接种疫苗的女性子宫颈癌发生率下降88%,17-30岁接种的女性下降53%。
同时,在全球多国真实世界研究显示,无论女性或男性接种四价或九价HPV疫苗后均有效预防肛门生殖器疣。
美国在2011年到2014年间,提供了两价和四价HPV疫苗。随后,两价疫苗退市,接种计划转向仅提供四价疫苗。自2015年起,美国开始全部接种九价HPV疫苗。我们可以观察到,与接种两价或四价疫苗相比,接种九价疫苗后,高危型HPV感染率显著下降了88%。同时,对于九价疫苗(除四价疫苗所含型别外)新覆盖的另外五种HPV型别,其感染率也下降了65%。
妇产科网:本次指南针对一般人群和高风险、特殊人群接种HPV疫苗分别提出了哪些推荐意见?
魏丽惠教授:
本版指南针对一般人群和高风险、特殊人群接种HPV疫苗提出了以下推荐意见:
首先,基于研究结果和真实世界的数据,我们优先推荐9-26岁的女性接种HPV疫苗,其中重点是9-14岁的女孩。对于27-45岁的女性,接种疫苗仍有益处,因此我们也推荐这一年龄段的女性接种。同时,我们也将9-26岁的男性纳入推荐接种范围,四价疫苗已批准用于男性,未来九价疫苗也可能很快获批。
高风险、特殊人群方面,妊娠期女性不宜接种疫苗,若接种疫苗后发现意外怀孕,无需终止妊娠,可以继续观察。哺乳期女性应慎重接种,尽管2022年WHO立场文件认为哺乳期女性接种HPV疫苗不影响母亲或婴儿母乳喂养的安全性,但国内专家建议谨慎处理。对于HPV相关病变治疗后的患者,接种疫苗可以降低复发率,因此我们建议接种。对于有分子生物学高危基因因素、子宫颈癌高风险生活方式(如早期性生活、早育多育、多性伴侣、吸烟等)的女性,以及免疫力低下的HIV感染者、自身免疫性疾病患者、代谢性疾病患者(如糖尿病)和器官移植者,我们都推荐优先接种HPV疫苗。对于肾衰竭透析的病人,需根据其生命周期和健康状况决定是否接种。若患者生存状况良好,可以考虑接种疫苗。对于其他恶性肿瘤患者,在生命周期允许的情况下,也建议接种HPV疫苗以预防宫颈癌的发生。

普通和特殊人群HPV疫苗接种的推荐级别
图片来源:《预防性人乳头瘤病毒疫苗中国临床应用指南(2025版)》
妇产科网:为什么接种HPV疫苗后仍需要进行子宫颈癌筛查?本版指南还提出了哪些注意事项?
魏丽惠教授:
接种HPV疫苗后仍需进行子宫颈癌筛查的原因在于,疫苗仅覆盖部分高危型HPV病毒,如两价和四价疫苗主要预防16、18型HPV病毒,能预防约70%的宫颈癌,而九价疫苗虽增加了五种型别,能预防90%-92%的宫颈癌,但仍无法预防所有可能导致宫颈癌的HPV型别。此外,接种疫苗时,自身可能已有HPV感染,疫苗无法阻止已感染病毒的病程进展。还有非HPV相关的少数宫颈癌也需要通过筛查来发现。因此,无论是否接种HPV疫苗,都应定期进行宫颈癌筛查,以预防其他型别HPV感染或非HPV相关肿瘤导致的宫颈癌。
本版指南还提出了以下注意事项:首先,对于超敏感体质或对疫苗成分过敏的人群,应避免接种HPV疫苗。若接种后出现过敏反应,应停止接种。其次,患有慢性疾病且处于急性期,如发热、感冒时,应暂缓接种,以免加重疫苗的不良反应。最后,建议女性在非月经期接种疫苗,以避免与月经期不良反应混淆,确保能够正确识别疫苗的反应。
专家简介

魏丽惠 教授
北京大学人民医院
北京大学人民医院妇产科教授,主任医师,博士生导师,享有国家特殊津贴
❖社会任职:北京大学妇产科学系名誉主任,中国优生科学协会阴道镜和宫颈病理学分会主任委员,国际阴道镜和宫颈病理联盟(IFCPC)成员,美国阴道镜和宫颈病理学会(ASCCP)成员,《中华妇产科杂志》副总编辑,《中国妇产科临床杂志》主编。
❖学术贡献:在推动我国妇产科医疗、科研与教学工作的进展方面做出了重大贡献,尤其在子宫颈癌的预防和控制领域拥有深厚的研究基础和实践经验。曾就该议题在人民日报健康客户端两会健康策直播节目中发布专题视频。担任北京大学人民医院妇产科主任多年,率先在北京大学成立了妇产科学系,形成了北京大学妇产科的学科优势。近年推动我国子宫颈癌防治工作走向世界。
❖荣誉与成就:获多项国家教育部、中华医学会、中华预防学会、北京市等科学技术一、二、三等奖,中国医师奖;发表论文400余篇;编写专业书籍多部,先后培养硕、博及博后研究生76名。
责编:孙雯



