2024年2月5日,顶级医学期刊《Lancet》(柳叶刀)正刊发表了一篇由中国两位院士团队领衔的“常规体外受精与卵胞浆内单精子注射两种技术用于解决非重度男性因素不孕的临床试验”。研究涵盖了中国八个省份的10个生殖医学中心共2387对夫妇,结果显示常规体外受精与卵胞浆内单精子注射在首次胚胎移植后的活产率没有显著差异(36.6%vs33.8%),且两种技术在孕妇、胎儿和新生儿的安全性方面无明显差异。
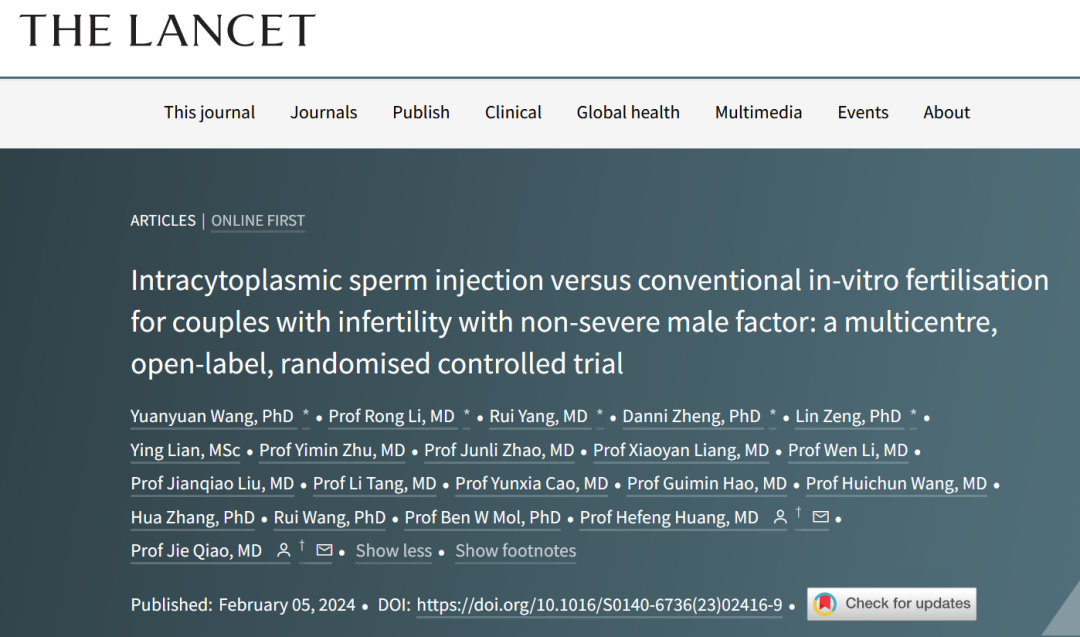
这项研究将非重度男性不育症的夫妇按1:1的比例进行随机分组,分别接受常规体外受精和ICSI,旨在评估与常规试管婴儿相比,ICSI是否影响首次胚胎移植后的活产率。
在2018年4月4日至2021年11月15日期间,研究共筛选了3879对夫妇,最终2387对 (61.5%)夫妇入组,其中1184对(49.6%)进行ICSI,1203对(50.4%)进行常规体外受精。两组的基线和临床特征相似。在ICSI组中,女性伴侣的年龄在20-50岁之间,男性伴侣的年龄在23-64岁之间;常规体外受精组中女性伴侣的年龄在21-49岁之间,男性伴侣的年龄在22-59岁之间。
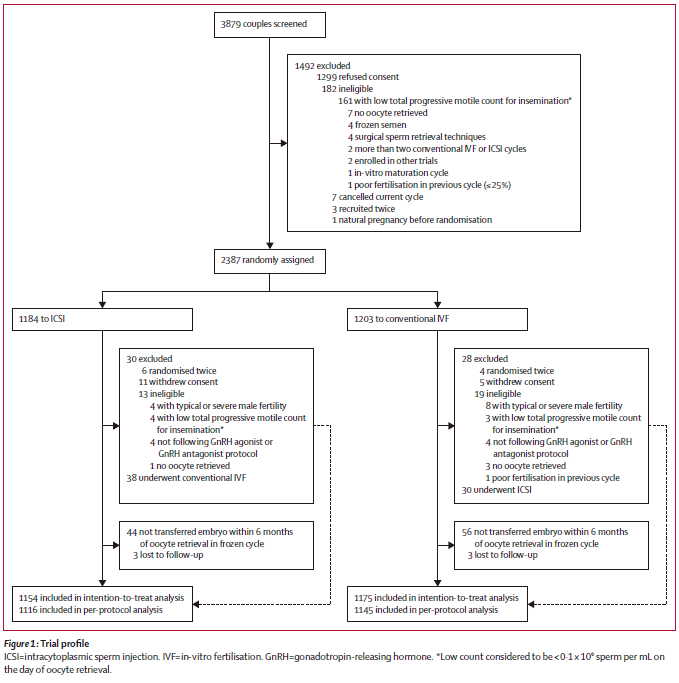
研究结果发现,ICSI治疗组和常规IVF治疗组的第一次移植后活产率分别为33.8%和36.6%,两组之间差异无显著性(aRR=0.92,95% CI:0.83~1.03)。
两组之间在次要结局指标上的比较结果发现:与常规IVF治疗组相比,ICSI治疗组的D3可利用胚胎数较少、移植率较低;在受精率、受精失败率、流产率、早产率、低出生体重率等其它次要结局指标上,两组之间差异均无显著性。
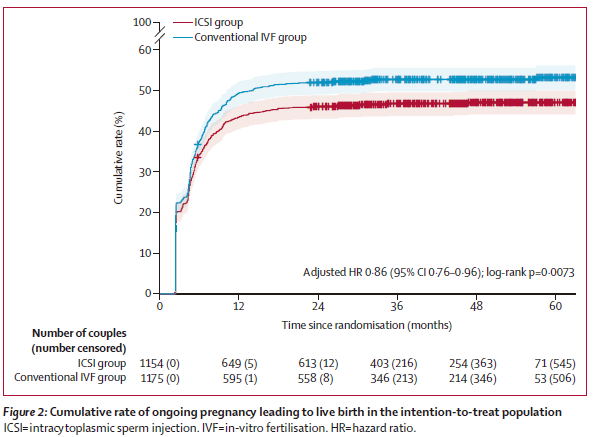
此外,研究团队还随访了本次体外受精治疗周期的后续移植及妊娠情况(即:使用本次常规IVF或ICSI获得的剩余胚胎进行多次移植),结果发现:在随机后12个月内进行胚胎移植的所有研究对象中,ICSI治疗组的累积活产率(44.5%)显著低于常规IVF治疗组(50.9%)[aRR=0.88,95%
CI:0.81~0.96];持续随访观察至2023年8月31日,ICSI治疗组的累积活产率(46.7%)仍显著低于常规IVF治疗组(52.6%)[aRR=0.89,95%
CI:0.82~0.97]。生存分析结果也证实了与上述一致的研究结论。
目前ICSI技术在不孕患者中的广泛使用,主要是考虑到ICSI可能会提高受精率、降低完全受精失败的发生风险,这样就能增加可移植的胚胎数量,从而提高获得活产儿的机会。然而,既往两项多中心随机试验(Bhattacharya S, et al, Lancet, 2001;Dang VQ, et al, Lancet, 2021)已经证实,在非男性因素的不孕夫妇人群中,与常规IVF技术相比,ICSI技术并不能提高移植率或活产率。在本研究中,研究团队更进一步地聚焦于非严重男性因素的不孕夫妇人群,研究结果证实,ICSI技术不能提高第一次移植后的活产率,且由于获得的可利用胚胎数较少,整个体外受精周期的累积活产率也显著低于常规IVF组。
此外,与常规IVF技术相比,ICSI技术需要通过显微操作技术将精子注射到卵母细胞胞浆内,绕过了精卵结合的自然选择过程,实验室操作过程相对复杂,治疗费用也相对较高。因此,无论从有效性、安全性或经济性的角度考虑,常规IVF技术都应被推荐为治疗非严重男性不孕患者的最佳选择方案。该项最新研究结果将为国际指南提供最佳循证依据,进一步规范ICSI技术的适应证,避免ICSI技术的滥用,提高辅助生殖技术的规范性和安全性,降低不孕治疗费用,有助于让更多的不孕夫妇和家庭受益。
文章内容参考:医学论文与统计分析、复旦大学生殖与发育研究院
责任编辑:孙雯
